Espondilitis Anquilosante: No dejes que el dolor de espalda te fusione
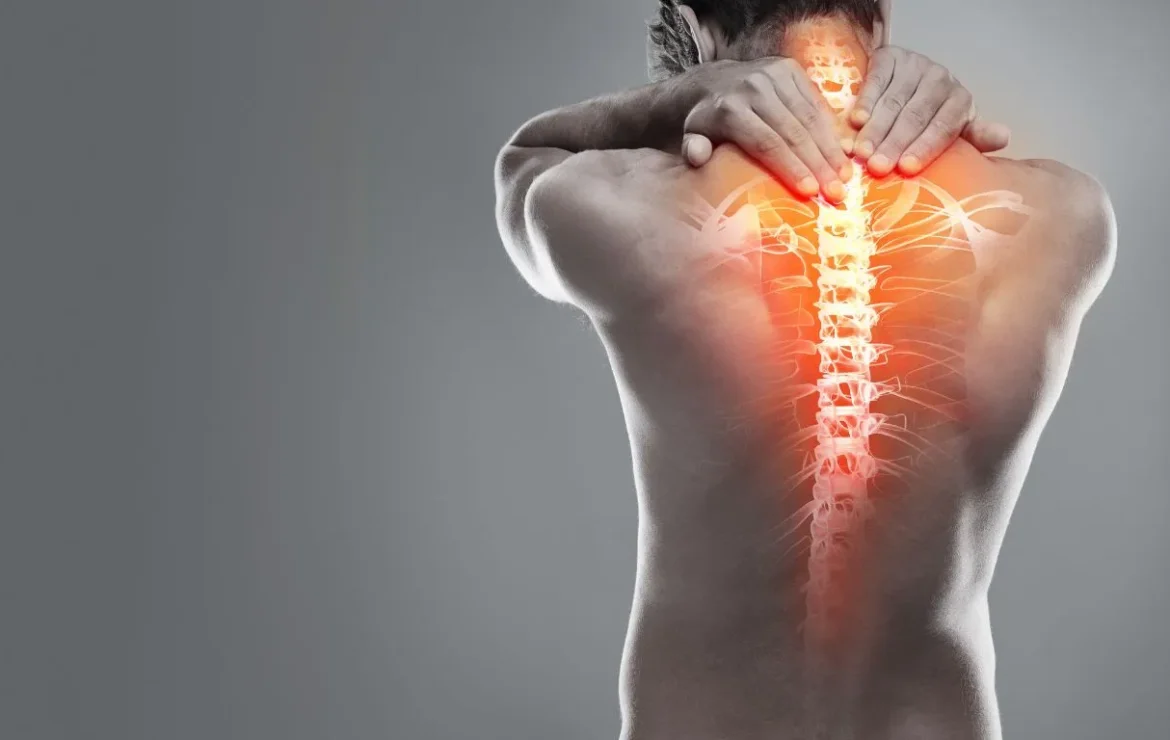
Espondilitis Anquilosante: No dejes que el dolor de espalda te fusione
Si sientes un dolor persistente en la parte baja de la espalda o en la cadera, una molestia que se agrava cuando descansas y te obliga a levantarte rígido por la mañana, debes prestar mucha atención. Este tipo de dolor no es el típico dolor mecánico que desaparece con el reposo; de hecho, es lo contrario. Este patrón de molestia sugiere una inflamación crónica que podría ser Espondilitis Anquilosante (EA).
La Espondilitis Anquilosante es una enfermedad autoinmune progresiva que, si no se trata a tiempo, puede llevar a la fusión de las vértebras, transformando tu columna en una estructura rígida y limitante. Esto es lo que conocemos popularmente como columna de bambú.
Es fundamental que entiendas que el tiempo es crítico. Cada día de inflamación no tratada es un paso hacia la rigidez permanente. Por lo tanto, si te identificas con los síntomas que describiré a continuación, es urgente buscar una valoración especializada.
¿Qué es la espondilitis anquilosante?
La Espondilitis Anquilosante es una enfermedad reumática inflamatoria crónica. Pertenece al grupo de las espondiloartritis. Su característica principal es que afecta primariamente a las articulaciones sacroilíacas (donde la columna se une a la pelvis) y, progresivamente, a la columna vertebral.
Imagina que tus articulaciones son bisagras que permiten el movimiento. En la EA, tu propio sistema inmune, por razones aún no del todo claras, comienza a atacar estas bisagras. Esta inflamación constante provoca dolor y, con el tiempo, el cuerpo intenta curar esta inflamación depositando calcio y hueso nuevo. El resultado es la anquilosis, que significa fusión o consolidación.
Cuando las vértebras se fusionan, pierdes la flexibilidad y la movilidad. Esto no solo afecta la espalda, sino que también puede impactar tu postura, capacidad respiratoria y, crucialmente, articulaciones periféricas como las caderas y los hombros. Por lo tanto, es una enfermedad sistémica que requiere manejo integral.
Síntomas que indican Espondilitis anquilosante
Es vital diferenciar el dolor mecánico (por esfuerzo, postura o desgaste) del dolor inflamatorio que caracteriza a la Espondilitis Anquilosante. El dolor de la EA tiene características muy específicas que te ayudarán a reconocer la gravedad de tu situación. Además, recuerda que esta enfermedad suele manifestarse en personas jóvenes, generalmente antes de los 45 años.
Dolor lumbar y sacroilíaco
El síntoma inicial y más común es el dolor en la parte baja de la espalda y en la zona de los glúteos, que corresponde a la inflamación de las articulaciones sacroilíacas (sacroilitis). Este dolor no es constante, sino que presenta un patrón muy claro:
- Empeora con el reposo, especialmente por la noche o al final de la jornada.
- Te despierta en la segunda mitad de la noche, obligándote a levantarte y caminar para aliviarlo.
- Mejora significativamente con el ejercicio o la actividad física.
- Si tu dolor de espalda mejora al moverte, no lo ignores. Este es un signo de alerta máxima que requiere evaluación inmediata.
Rigidez matutina prolongada
La rigidez al despertar es otro pilar diagnóstico. Si te levantas sintiendo la espalda o el cuello totalmente rígidos, y esta sensación tarda más de 30 minutos (a veces varias horas) en ceder, estamos hablando de rigidez inflamatoria. En contraste, la rigidez por desgaste mecánico suele durar solo unos minutos.
Esta rigidez limita tu capacidad para realizar tareas sencillas, como atarte los zapatos o girar la cabeza. Además, a medida que la enfermedad progresa, la rigidez puede volverse permanente debido a la fusión ósea.
Afectación de otras áreas corporales de la espondilitis anquilosante
La Espondilitis Anquilosante no se limita a la columna. De hecho, puede manifestarse en otros puntos de inserción de tendones y ligamentos al hueso, fenómeno conocido como entesitis. Por ejemplo, puedes experimentar dolor en el tendón de Aquiles, en la planta del pie (fascitis plantar) o en las costillas, causando dolor en el pecho.
Adicionalmente, aproximadamente un tercio de los pacientes desarrolla artritis en articulaciones periféricas, siendo las caderas y las rodillas las más afectadas. Si la inflamación destruye la articulación de la cadera, puede ser necesaria una cirugía de reemplazo articular. Otros síntomas incluyen inflamación ocular (uveítis), fatiga crónica y, en casos raros, problemas cardíacos o pulmonares.
Causas de espondilitis anquilosante: la predisposición genética y la respuesta inmune
Aunque la Espondilitis Anquilosante no tiene una causa única conocida, sabemos que tiene un fuerte componente genético. No es una enfermedad de desgaste, sino un error en la programación de tu sistema de defensa.
El factor genético más importante es la presencia del gen HLA-B27. Si bien no todas las personas con este gen desarrollan EA, la gran mayoría de los pacientes diagnosticados lo poseen. Por lo tanto, si tienes familiares de primer grado con EA, tu riesgo aumenta considerablemente. El HLA-B27 parece hacer que el sistema inmune sea más susceptible a ser activado por factores ambientales o infecciones intestinales o urinarias. Una vez activado, el proceso inflamatorio se vuelve crónico y ataca las articulaciones esqueléticas.
El proceso de diagnóstico definitivo
El diagnóstico de la Espondilitis Anquilosante requiere la combinación de la historia clínica, la exploración física y estudios de imagen. Debido a que los síntomas iniciales son sutiles, a menudo hay un retraso de varios años en el diagnóstico, lo cual es inaceptable dada la naturaleza progresiva de la enfermedad.
El primer paso es la valoración de un especialista buscando signos de limitación de movimiento, como la capacidad de flexionar la columna (Test de Schober) o la movilidad de las caderas. Además, la palpación de los puntos de inserción de los tendones es crucial.
Estudios de imagen clave
- Radiografías: Las radiografías simples son esenciales para ver los cambios estructurales. En etapas avanzadas, muestran la fusión vertebral (columna de bambú). Sin embargo, en etapas tempranas, buscamos específicamente signos de sacroilitis (erosiones, esclerosis, o fusión) en las articulaciones sacroilíacas.
- Resonancia magnética (RM): La RM es el estudio más sensible para el diagnóstico temprano. Es la única herramienta que nos permite ver la inflamación activa (edema óseo) antes de que el daño estructural sea visible en una radiografía. Si sospechamos EA, la RM de las sacroilíacas es obligatoria.
- Análisis de sangre: Buscamos marcadores de inflamación, como la Velocidad de Sedimentación Globular (VSG) y la Proteína C Reactiva (PCR). Además, la prueba del antígeno HLA-B27 ayuda a confirmar la predisposición genética, aunque un resultado negativo no descarta la enfermedad.
El tratamiento moderno para preservar tu movilidad
El objetivo primordial del tratamiento de la Espondilitis Anquilosante es controlar la inflamación, aliviar el dolor, mantener la movilidad y prevenir la fusión ósea. Es una enfermedad que requiere un manejo de por vida, y la colaboración entre el reumatólogo y el cirujano ortopeda (para las secuelas articulares) es fundamental.
Tratamiento conservador: el ejercicio como medicamento
La actividad física no es opcional; es un pilar del tratamiento. El reposo, de hecho, agrava la rigidez. Por lo tanto, el ejercicio terapéutico debe ser constante y enfocado en mantener la flexibilidad y una buena postura. La fisioterapia especializada te ayudará a:
- Mejorar la amplitud de movimiento de la columna y las caderas.
- Fortalecer los músculos posturales para evitar la cifosis (joroba).
- Mantener la capacidad de expansión pulmonar, que puede verse limitada por la fusión de las costillas.
- También se utilizan antiinflamatorios no esteroideos a dosis controladas para manejar el dolor y reducir la inflamación, permitiendo que el paciente se ejercite de forma efectiva.
Tratamiento farmacológico avanzado
Si los antiinflamatorios no esteroideos y la fisioterapia no logran controlar la enfermedad, es necesario escalar el tratamiento. Aquí es donde la reumatología moderna ha logrado avances extraordinarios. El uso de terapias biológicas ha cambiado drásticamente el pronóstico de la EA.
- Fármacos antirreumáticos modificadores de la enfermedad: Medicamentos como la Sulfasalazina se usan a menudo, especialmente si hay afectación articular periférica (rodillas, caderas).
- Terapias biológicas: Estos son medicamentos de alta precisión que atacan moléculas específicas del proceso inflamatorio, como el Factor de Necrosis Tumoral alfa (Anti-TNF) o los inhibidores de JAK.
Intervención quirúrgica para secuelas biomecánicas
Aunque la cirugía no cura la Espondilitis Anquilosante, es necesaria cuando la enfermedad ha provocado daños estructurales severos o deformidades incapacitantes como:
- Deformidades espinales (cifosis severa): Si la columna se ha fusionado en una posición muy encorvada, impidiendo que el paciente pueda mirar al frente o afectando la calidad de vida, realizamos osteotomías vertebrales. Estos son procedimientos de alta complejidad donde se corta y realinea la columna fusionada para restaurar el equilibrio y la postura. Es una cirugía mayor, pero puede devolver la funcionalidad perdida.
- Destrucción articular periférica: La EA es muy agresiva con la articulación de la cadera. Si la inflamación crónica ha destruido el cartílago y el hueso, causando dolor intratable y limitación funcional, la solución es la artroplastia total de cadera (reemplazo de cadera). Esta cirugía es altamente efectiva para aliviar el dolor y restaurar el movimiento de la cadera, incluso en pacientes jóvenes con EA.
Vivir sin dolor es posible: Detén la progresión de la Espondilitis anquilosante
La Espondilitis Anquilosante es una enfermedad seria, pero ya no es sinónimo de discapacidad. Hoy, con los avances en terapias biológicas y un manejo ortopédico experto, es posible llevar una vida plena y activa. Sin embargo, esto requiere un diagnóstico temprano y una adherencia estricta al plan de tratamiento.
No aceptes el dolor lumbar crónico ni la rigidez matutina como algo normal o como cosas de la edad. Si tu dolor mejora con el movimiento y te despierta por la noche, estás perdiendo tiempo valioso. Necesitas una evaluación que descarte o confirme la EA y detenga la progresión de la enfermedad.
Si sospechas que tienes Espondilitis Anquilosante o si ya tienes el diagnóstico pero sientes que tu tratamiento actual no es suficiente, es momento de actuar. Agenda tu consulta de valoración. Juntos, definiremos la estrategia más moderna y efectiva para preservar tus articulaciones y evitar la fusión vertebral. No esperes a que la rigidez se vuelva permanente.

Dr. Raúl López Solís
Especialista de Cadera y Rodilla
Cédula Profesional: 926463 / Registro S.S.A: 2204 / Ced. Esp.: AESSA-27436
Facebook: Dr Raúl López Traumatólogo
Instagram: drraullopezs
TikTok: @drraullopezs
Sitio web: Acerca de mí